Por la Dra. en Biología Nayra Txasko.

Por donde quiera que uno vaya lleva consigo una inmensa cantidad (billones) de microorganismos. Esta compleja comunidad de seres vivos que han coevolucionado con nosotros y ocupan distintos sitios en el cuerpo humano, tanto a nivel externo como interno: piel, saliva, mucosa gastrointestinal, mucosa oral, fosas nasales, vagina, conjuntiva, etc (hasta 15 diferentes) se le conoce como el microbioma humano. (1)
Los científicos llevan décadas estudiando la composición, la diversidad y las funciones de este microbioma. Pero los últimos avances con las filogenias de ADN, librerías de metadatos genómicos, arrojan algunas repuestas, pero dejan en el aire muchas preguntas nuevas. Algunos de los descubrimientos pueden incluso parecernos sorprendentes.
Entonces, ¿qué es el microbioma?
Debemos saber que el microbioma está formado por bacterias, virus, hongos (levaduras entre otros) y arqueas (bacterias muy primitivas a nivel evolutivo) (2, 3). Sorprendentemente, son las bacterias las superan en número a eucariotas y arqueas en el microbioma humano de 2 a 3 órdenes de magnitud (4)
Cuando hablamos de microbioma humano nos referimos no sólo a los organismos vivos, si no también a todas las sustancias que secretan (metabolitos), diferentes biomoléculas (virus, proteínas, toxinas, hormonas, etc) y material genético (distintos tipos de ARN, como por ejemplo los micro ARN).
En realidad, nuestro microbioma es comparable a nuestra huella dactilar, ya que se ha descubierto una correlación positiva fuerte entre las propiedades del hospedador (humano) tales como: edad, sexo, masa corporal, etc con las funciones particulares a nivel de genes o a nivel metabólico. (5,6)
Cada individuo posee una comunidad microbiana peculiar que depende de su genotipo y de la exposición temprana a los microorganismos de su entorno, pero también de la dieta, los cambios de estilo de vida, la epigenética o el consumo de fármacos. De hecho, únicamente un tercio es común a todos los humanos y si miramos en detalle, el microbioma humano nos sorprende con una especificidad genérica, es decir, que tanto las mujeres, como los hombres, tienen su particular microbioma que difiere entre ellos. (7)
Hablando de números.
Una persona alberga de media unos 38 billones de bacterias, estando el 97 % de ellas alojadas en el intestino. De hecho, hasta hace poco en la literatura siempre se ha comentado que hay una proporción de 10:1 de células bacterianas frente a células humanas, pero actualmente se ha visto que se acerca más a una proporción de 1:1 (4) si tenemos en cuenta el número total de eritrocitos (células anucleadas, que hasta ahora no se habían computado). (6)

La importancia del microbioma es de tal magnitud, que para hacernos una idea se estima que el 90% de las enfermedades inciden directamente en la salud del microbioma. Hay del orden de más de 10.000 especies identificadas distintas viviendo con nosotros, unos 3,3 millones de genes no redundantes en el microbioma intestinal y las personas diferimos unas de otras entre un 80-90 % en relación a nuestro microbioma. Y hablando de genes, los de nuestro microbioma superan en número a los de nuestro genoma del orden de 100 a 1. (8)
El microbioma intestinal es el que más se ha estudiado por las implicaciones que conlleva y la relación con muchas de las enfermedades actuales. Se sabe que nuestro intestino por ejemplo, alberga más de 1 billón de bacterias, del orden de 5 a 1 más virus que bacterias y más de 60 géneros de hongos distintos. Pero si nos movemos a otros lugares de nuestro cuerpo, podemos descubrir que la nube de nuestro microbioma epitelial puede llegar a medir entre 60 y 90 cm, o que si observamos con detalle los datos publicados sobre algunos sitios recónditos de nuestra piel, descubriremos que la superficie epitelial que recubre los dedos de los pies contiene más de 16 especies distintas solo de hongos. (9)
El ombligo, ese rincón olvidado.
Otro lugar sorprendente y especial es nuestro ombligo, el cual por sus características peculiares de humedad, temperatura o cantidad de luz que recibe, es donde se refugian algunos tipos de arqueas muy primitivas y que unicamente las vamos a encontrar ahí.
Parece ser que nuestro ombligo alberga, como en una selva tropical, cerca de 20.000 especies. Un nuevo miembro del microbioma cutáneo que juega un importante papel en la salud de la piel. Las arqueas destacan por su capacidad para desarrollarse en los medios más adversos, desde el agua hirviendo de los géiseres, a las profundidades abisales; de las aguas termales, a los pantanos salados o incluso a los pozos de petróleo.
Resulta que los nuevos estudios constatan que las arqueas no solo están presentes en nuestro ombligo si no que son frecuentes en el microbioma epitelial. Concretamente en un estudio que se realizó con 51 voluntarios (de 1 a 75 años), los investigadores, a través de estudios genéticos y químicos determinaron la cantidad de arqueas presentes y sus especies, combinando la secuenciación de ADN con la espectroscopia infrarroja por sincrotrón. El resultado fue que Thaumarchaeota spp. era con mucho la especie más frecuente. Además, como dato curioso, las arqueas eran más abundantes en niños menores a 12 años y en las personas mayores a 60. Por otro lado, se sabe que su frecuencia aumentaba en aquellas personas que tienen las pieles secas (que presentaban un nivel bajo de sebo). (10)
Es importante recordar que la edad influye fuertemente en la composición de la microbiota cutánea. Como aporte curioso, Thaumarchaeota spp. oxida el amoniaco y este último es un componente importante del sudor, lo que significa que las arqueas podrían jugar un papel en la renovación del nitrógeno y la salud cutánea.
Una huella dactilar.
Según un estudio de la Facultad de Medicina de la Universidad de Harvard, los billones de microorganismos que alberga el cuerpo humano podrían servir para identificarnos como individuos.
Los investigadores realizaron el estudio del microbioma intestinal de 242 personas durante una año y encontraron que es posible identificar “huellas microbianas” en cada individuo. Al igual que ocurre con el genoma, muchos elementos se repiten entre distintas personas, pero las diferencias fueron suficientes para identificar a cada una. (11)
Por si fuera poco, en dicho estudio demuestran que el microbioma de cada persona permanece estable en el tiempo, al menos durante un año, confirmado en más del 80% de los casos estudiados. La riqueza, diversidad y concretamente la especificidad del microbioma que existe en el intestino de cada persona lo hace único. De esta forma, nuestro microbioma intestinal podría identificarnos tal y como lo hacen nuestras huellas dactilares.
Además, el perfil de los genes únicos que componen el microbioma de una persona podría dar pistas valiosas sobre exposiciones pasadas a influencias ambientales, así como predisposiciones a enfermedades.
De hecho, las nuevas investigaciones y terapias médicas se están centrando en el estudio de dicho microbioma para tratar de modularlo y/o cambiarlo de forma que pueda prevenir, o revertir situaciones de disbiosis y por tanto, de enfermedades conocidas.
El microbioma humano en continuo cambio.
Debemos tener en cuenta que nuestro microbioma no deja de cambiar desde que nacemos hasta que nos hacemos mayores. Se empieza a formar al nacer, y se sabe que el niño adquiere un tipo de microbioma en función del tipo de parto que haya tenido la madre, si es natural, habrá adquirido el microbioma vaginal de la madre (predominan los Lactobacilos) y si es por cesárea, el microbioma se parece más al epitelial de la madre (predominando los Staphylococcus) y esto es importante porque hay muchos estudios que demuestran la asociación a distintos tipos de enfermedades en el niño en función del tipo de microbioma que presente.
Por ejemplo, aquellos niños que nacen a través del canal vaginal (parto natural) son menos propensos a algunas enfermedades (autismo, alergias, asma, diabetes tipo 2, trastornos neurológicos, etc) y además, se ha visto que su habilidad motora y de lenguaje se desarrollan antes que en aquellos niños nacidos por cesárea. Al principio está dominado por el grupo de las bifidobacterias. (13) A medida que el niño va incorporando alimentos sólidos en la dieta, el microbioma empieza a desarrollarse hacia un tipo más adulto. Este se caracteriza por una gran variedad de microorganismos, (14) pero, al envejecer, la diversidad disminuye y los lactobacilos y las bifidobacterias van escaseando.

Una cuestión evolutiva.
Los microorganismos llevan miles de años en la Tierra y desde los primeros organismos que poblaron todos los ecosistemas han ido evolucionando de forma paralela a veces, pero es muy probable que hayan coevolucionado de forma simbiótica con muchos organismos más complejos que ellos. Adaptándose a las condiciones y fuentes energéticas de cada momento.
Según un estudio realizado por Jian Xu et al. del Centro para las Ciencias Genómicas de la Universidad de Washington, se demuestra que la transferencia horizontal de genes ha tenido un papel clave en la configuración de la adaptación de Bacteroidetes individuales a distintos nichos dentro del intestino humano. No está claro aún, cómo y cuándo estos genes fueron transferidos y se introdujeron en la evolución de los Bacteroidetes intestinales.
Para examinar cómo el microambiente intestinal afecta la evolución del genoma microbiano, los investigadores secuenciaron los genomas de Bacteroides vulgatus y Bacteroides distasonis que forman parte de la microbiota intestinal a nivel distal, y lo compararon con secuencias de otros Bacteroidetes intestinales y no intestinales, analizando sus adaptaciones al nicho y hábitat. (17)
Los resultados mostraron que la transferencia lateral de genes, los elementos móviles y la amplificación de genes han jugado un papel importante al afectar la capacidad de los Bacteroidetes para variar su superficie celular, detectar su entorno y recolectar los recursos de nutrientes presentes en el intestino a nivel distal. (17)
Estos hallazgos demuestran que estos procesos han sido una fuerza impulsora en la adaptación de Bacteroidetes al ambiente del intestino distal, y que debemos enfatizar en la importancia de considerar la evolución de los humanos desde una perspectiva más holística y adicional, es decir, teniendo en cuenta la evolución de nuestros microbiomas.
La disbiosis y las enfermedades.
La pérdida de biodiversidad del microbioma intestinal provoca una alteración y desequilibrio, lo que se conoce como disbiosis, que directamente se correlaciona de forma positiva con la aparición de enfermedades crónicas: diabetes, algunos tipos de cáncer, enfermedad de Crohn, divertículos intestinales, enfermedades neurodegenerativas (Alzheimer, ELA, Parkinson, Esquizofrenia, Autismo, etc) y enfermedades autoinmunes.
Existen muchísimos estudios relacionados entre las disbiosis y las distintas patogenias. Algunos de esos estudios nos hablan de alergias e intolerancias, como el caso del gluten. A excepción de las intolerancias genéticas, realmente después de tantos miles de años que llevamos los humanos comiendo cereales, ¿somos intolerantes al gluten?
Los estudios han demostrado que las bacterias en el intestino pueden inducir a las células inmunitarias a activarse y crear inflamación; esto dañaría el revestimiento del intestino delgado y provocaría los síntomas de la enfermedad celíaca. Las bacterias influyen en los tipos de metabolitos del gluten que se producen en el intestino. Lo cual significa que algunos tipos de bacterias tienden a producir más metabolitos inflamatorios, mientras que otros tipos de bacterias conducen a metabolitos de gluten más benignos. (18)
Estas líneas de investigación muestran que es plausible que el microbioma pueda ser un factor importante en el desarrollo de la enfermedad celíaca, aunque no son definitivas. Las investigaciones indican que tanto la genética como el microbioma son importantes en el desarrollo de esta enfermedad.
La obesidad al igual que la diabetes son enfermedades que están relacionadas también con la disbiosis intestinal. En España el 39% de la población tiene sobrepeso y el 16,5% presenta obesidad. Esta enfermedad es una consecuencia del desequilibrio entre la ingesta y el gasto de energía, causado por varios factores como los genéticos, nutricionales, disbiosis, sociales, fisiológicos y ambientales. (19)
Los estudios en animales y humanos apuntan a una correlación entre la disbiosis intestinal con la obesidad y el síndrome metabólico. Se cree que las bacterias que causan el aumento de peso inducen la expresión de genes relacionados con el metabolismo de los lípidos y los carbohidratos, lo cual conduce a una mayor obtención de energía de la dieta.
Hay una evidencia clara que demuestra que la alteración en la proporción de Bacteroidetes y Firmicutes conduce al desarrollo de obesidad, pero esto ha sido cuestionado recientemente. Es probable que la influencia del microbioma intestinal en la obesidad sea mucho más compleja que un simple desequilibrio en la proporción de estos filos de bacterias. (20) (21)
Y siguiendo con la obesidad, existen estudios que relacionan esta enfermedad con el microbioma epitelial. Dicha enfermedad está asociada con la inflamación crónica, pero ¿el tejido graso epitelial ofrece protección durante una infección?. Existe un estudio reciente realizado con ratones, que demuestra que las capas de grasa en la piel de los ratones se espesaron después de la inoculación con la bacteria Staphylococcus aureus.
Los resultados revelaron que un mayor número de adipocitos maduros (células grasas) aumenta la señalización del TGFβ (factor de crecimiento transformante), lo que a su vez disminuye el número de progenitores de adipocitos dérmicos que producen un péptido antimicrobiano llamado catelicidina. Esta reducción en los adipocitos y la ausencia de la catelicidina hace que la epidermis aumente su vulnerabilidad a las infecciones causadas por agentes comunes como el Staphylococcus aureus. (22)
Hay otras líneas de investigación que nos comentan la relación existente entre la disbiosis oral con la depresión y la ansiedad. Investigadores de la Universidad Xi’an Jiaotong, han intentado evaluar la relación entre los microbiomas salivales y del dorso de la lengua, con la ansiedad y la depresión.
En este estudio en concreto, analizaron la predisposición genética individual de una gran muestra del Reino Unido con depresión y ansiedad frente a un grupo control, utilizando los datos más recientes de un estudio de asociación del genoma completo del microbioma oral.
Los resultados demuestran una correlación significativa entre los microbiomas salivales y del dorso de la lengua con la ansiedad y la depresión, específicamente con bacterias orales como Centipeda periodontii, Granulicatella spp. y Eggerthia spp. asociadas con ambas enfermedades.
Es decir, que cuando una persona sufre una enfermedad periodontal (disbiosis oral), libera sustancias mensajeras que promueven la inflamación y de forma indirecta están influyendo en el sistema nervioso central, lo cual podría causar ansiedad o depresión. (23)
La enfermedad de Parkinson es un desorden debilitante que se estima que haya 8,7 millones para el año 2030. Aunque históricamente se ha definido como un trastorno del movimiento, el Parkinson es una enfermedad multisistémica.
Según estudios recientes, los investigadores hallaron una sobreabundancia de bacterias oportunistas y componentes inmunogénicos, lo que sugiere que hay infección e inflamación en juego, sobreproducción de moléculas tóxicas y sobreabundancia de la proteína curli, producto bacteriano. Esto induce la patología del Parkinson y la desregulación de los neurotransmisores, incluida la L-dopa. Al mismo tiempo, escasean las moléculas neuroprotectoras y los componentes antiinflamatorios, lo cual dificulta la recuperación.
De hecho, en el estudio encontraron que de las 84 especies asociadas al Parkinson, 55 tenían una abundancia anormalmente alta en personas con Parkinson. Es decir, más del 30 por ciento de los microorganismos, genes bacterianos y vías analizadas tienen abundancias alteradas en la enfermedad de Parkinson, lo que indica un desequilibrio generalizado. (24)
Dieta, industrialización y microbioma intestinal.
La dieta aparece como elemento clave para la relación simbiótica entre los microorganismos del intestino y del animal hospedador. El anfitrión, huésped o sujeto proporciona hábitat y nutrición a las comunidades del tracto intestinal, y estas contribuyen a la salud del anfitrión. Además, como los alimentos suministran sustratos diversos y variables para el metabolismo microbiano, la dieta puede influir y modular la estructura, y la composición de las comunidades microbianas
La industrialización ta,bién afecta a la microbiota intestinal humana. Los aspectos del estilo de vida, incluidos los asociados con la industrialización, como los alimentos procesados, las fórmulas infantiles, los medicamentos modernos y el saneamiento, pueden cambiar la microbiota intestinal. Las principales preguntas incluyen si los cambios en la microbiota asociados con la industrialización son importantes para la salud humana, si son reversibles y qué pasos se deben tomar para evitar más cambios. Es posible que una dieta rica en alimentos integrales y baja en alimentos procesados, junto con una mayor exposición (intercambio) a microbiomas diversos, pueda ser beneficiosa para las poblaciones industriales. (25)
De hecho, se sabe que la concentración y el tipo de proteínas de la dieta modifican el metabolismo de la microbiota intestinal. Los nuevos resultados apuntan a modificaciones en el metabolismo de los aminoácidos y en la biosíntesis de ácidos biliares secundarios. Es decir, los nutrientes influyen en la liberación de metabolitos por parte de la microbiota, que a su vez incide en la epigenética que dará lugar a la respuesta fisiológica nutricional del individuo. (Sánchez tapia M, Tonbon S, Torres N, Tovar AR, unpublished results)

Funciones del microbioma.
Las funciones del microbioma son muchas y diversas. A continuación, una síntesis breve de aquellas que más se han estudiado:
- Angiogénesis: implicado directamente en la formación de vasos sanguíneos.
- Digestión de alimentos (glúcidos y lípidos).
- Biosíntesis de aminoácidos y vitaminas como la K, la B12, complejo B.
- Homeostasis de la propia microbiota.
- Protección de nuestra piel (incluyendo los rayos UVA).
- Modulación de la densidad de la masa ósea.
- Implicado en el metabolismo, almacenamiento y degradación de las propias grasas.
- Obtención de nutrientes y fuente de energía a través de la dieta.
- Metabolismo de xenobióticos y otros fenotipos metabólicos. Regula el metabolismo de fármacos y de su biodisponibilidad.
- Metabolismo del oxalato (relacionado con una predisposición al desarrollo de cálculos renales).
- Modificación de los ácidos biliares que afecta al metabolismo de los lípidos y del glucagón.
- Renovación de las células epiteliales intestinales.
- Desarrollo, entrenamiento y actividad del sistema inmune.
- Tamaño cardíaco. El mecanismo subyacente a este fenotipo aún no se ha definido, pero este hallazgo enfatiza la importancia de estudiar hasta qué punto los humanos la fisiología es modulada por el microbioma
- Alteraciones del SNC y comportamiento. Compuestos neurológicamente activos (ya sea directamente, por la microbiota, o indirectamente, por modulación mediada por la microbiota de la expresión de los genes del huésped que codifican productos normalmente involucrados en la biosíntesis y/o metabolismo de estos compuestos) asociado con cualquier neurodesarrollo y/o trastornos psiquiátrico.
- Síntesis de metabolitos. Serotonina, GABA o Dopamina (el 90% de la serotonina que es un neurotransmisor importantísimo y es el de la felicidad en nuestro cerebro se sintetiza en el intestino).
Herencia del microbioma.
Ya hemos comentado las diferencias que encontramos en el microbioma de los niños cuando estos nacen por parto natural o por cesárea.
En la actualidad, se han identificado más de 250 especies diferentes en la leche humana (800 tipos de bacterias distintas), lo que contradice la antigua idea de que es un líquido estéril. Además, se ha demostrado la existencia de la circulación enteromamaria, una vía mediante la cual las bacterias intestinales beneficiosas de la madre pasarían a través de la glándula mamaria al intestino del lactante, lo que le otorga a este múltiples beneficios para su salud. Así, los lactantes alimentados con leche humana tienen una menor incidencia de infecciones, alergias, problemas digestivos, un mejor desarrollo neurológico y menor posibilidad de presentar enfermedad inflamatoria intestinal o diabetes en un futuro, beneficios atribuidos en parte a las bacterias beneficiosas y los componentes que las hacen crecer
Además, cuando el niño es amamantado por su madre, “hereda” esos primeros microorganismos. Durante el acto de amamantar al bebé la madre también está contribuyendo a enriquecer el microbioma epitelial del niño fortaleciendo sus sistema inmune, a medida que el niño vaya cambiando de brazos con personas distintas irá aumentando la diversidad de su propio microbioma, que tal y hemos comentado también está en continuo cambio. (26) (27)
Eje intestino – cerebro.
¿Qué tiene que ver el intestino con el cerebro? El sistema nervioso y el tracto gastrointestinal se comunican a través de una red bidireccional de vías de señalización denominada eje intestino-cerebro, que consta de múltiples conexiones, incluido el nervio vago, el sistema inmunitario y los metabolitos y productos bacterianos. Durante la disbiosis, estas vías se desregulan y se asocian con alteración de la permeabilidad de la barrera hematoencefálica (BBB) y neuroinflamación.
Y es que ambos órganos se hablan continuamente. El intestino, por ejemplo, envía información al cerebro acerca sobre qué comemos, lo que nos apetece o no comer, le indica también si hemos obtenido los nutrientes necesarios para mantenernos saludables o si el sistema inmune está activado. Esos mensajes viajan a través del nervio vago, una especie de autopista que comunica directamente ambos órganos. Y se intercambian sustancias químicas, como neurotransmisores (serotonina, dopamina, GABA). No en vano, el intestino alberga cientos de millones de neuronas. Los científicos han estudiado durante la última década ese complejo intercambio de mensajes y los resultados están cambiando la forma de entender y tratar algunas enfermedades. (28) (29)
El microbioma nos estimula a hacer deporte.
El ejercicio ejerce una amplia gama de efectos beneficiosos para una fisiología saludable. Sin embargo, los mecanismos que regulan la motivación de un individuo para participar en la actividad física siguen sin entenderse por completo. Un factor importante que estimula la participación en el ejercicio competitivo y recreativo es el placer motivador derivado de la actividad física prolongada, que se desencadena por los cambios neuroquímicos inducidos por el ejercicio en el cerebro.
Un nuevo estudio nos habla sobre el descubrimiento de una conexión intestino-cerebro en ratones que mejora el rendimiento del ejercicio al aumentar la señalización de dopamina durante la actividad física. De hecho, los investigadores han encontrado que la producción dependiente del microbioma intestinal de metabolitos tipo endocannabinoides estimula la actividad de las neuronas sensoriales, que expresan TRPV1 y, por lo tanto, eleva los niveles de dopamina en el cuerpo estriado ventral durante el ejercicio. (30)
Durante el experimento con ratones, la estimulación de esta vía mejora el rendimiento de la carrera, mientras que el agotamiento del microbioma, la inhibición de los receptores endocannabinoides periféricos, la ablación de las neuronas aferentes espinales o el bloqueo de la dopamina anulan la capacidad de ejercicio.
Estos hallazgos indican que las propiedades gratificantes del ejercicio están influenciadas por los circuitos interoceptivos derivados del intestino y brindan una explicación dependiente del microbioma para la variabilidad interindividual en el rendimiento del ejercicio. También se sugiere que las moléculas interoceptomiméticas que estimulan la transmisión de señales derivadas del intestino al cerebro pueden mejorar la motivación para hacer ejercicio.
Las bacterias que más impactaron para el buen rendimiento de los roedores fueron la Eubacterium rectale y Coprococcus eutactus. Ambas producen metabolitos conocidos como amidas de ácidos grasos (FAA), que estimulan unos receptores llamados endocannabinoides CB1 en las neuronas sensoriales del intestino, que a su vez conectan con el cerebro a través de la médula espinal. Cuanta más estimulación, más dopamina. Por lo tanto, esta dosis extra favorece que los ratones tengan más ganas de seguir corriendo.
Estos resultados demuestran que el intestino desempeña un papel fundamental en la motivación para hacer ejercicio. Sorprendentemente, la motivación para hacer ejercicio no es intrínseca al cerebro, si no que está regulada por el tracto gastrointestinal. (30)
Los ciclos circadianos y el microbioma.
La expresión genética está regulada por distintas moléculas que a su vez están sincronizadas por los ciclos circadianos. Gracias a esto, el organismo es capaz de optimizar diversos procesos metabólicos y bioquímicos, los cuales en caso de fallo podrían derivar en el desarrollo de enfermedades y la aceleración del envejecimiento. Se conoce como ciclo circadiano a las oscilaciones evocadas por la retroalimentación de la autorregulación transcripcional y traduccional.
El regulador de los ciclos circadianos en el organismo se localiza en el núcleo supraquiasmático (SCN) del hipotálamo en los mamíferos. El SCN se encarga de transmitir el ritmo circadiano a otras zonas del cerebro y a tejidos periféricos mediante conexiones neuronales, liberación de hormonas al torrente sanguíneo, temperatura corporal y otras señales indirectas provocadas por la activación del SCN
El proceso de activación del SCN comienza cuando las neuronas reciben información de la presencia de luz a través de las células ganglionares fotosensitivas con melanopsina ubicadas en la retina, como resultado se obtiene la sincronización del periodo del ciclo circadiano con las fases de la luz. Durante la activación del SCN se comienza la transcripción de proteínas como “Brain Muscle Arnt-like Protein 1” (BMAL1) y “Clock Locomotor Output Kaput” (CLOCK) que regulan la expresión de genes durante el día.
La integridad de la microbiota es esencial para la ritmicidad circadiana normal de la expresión génica en el epitelio intestinal. La expresión rítmica de receptores tipo toll (TLR) en células epiteliales intestinales genera la detección de metabolitos microbianos, que además se encarga de regular la señalización y mantener la función del ciclo circadiano en las células.
A su vez, la microbiota exhibe localización rítmica, adherencia al epitelio intestinal y metabolito de secreción que determina la exposición del epitelio intestinal a diferentes bacterias y sus metabolitos. Esta exposición rítmica reprograma la cromatina y oscilaciones transcripcionales, en las células intestinales del huésped y en el hígado, el cual modula la expresión génica circadiana hepática y las reacciones de detoxificación (31)
¿Existe una relación entre el microbioma y el envejecimiento celular?
Se ha visto en estudios realizados con ratones knockout, donde aumenta la acumulación de especies reactivas de oxígeno y se correlaciona directamente con la patología dependiente de edad en tejidos específicos. La eliminación de los activadores transcripcionales de ciclo circadiano BMAL1 junto con el mismo ciclo, predispone a la neurodegeneración, gliosis, pérdida de conectividad interregional y aumento del estrés oxidativo en el cerebro del ratón.
Los autores del artículo Circadian Clocksand Metabolism: Implications for Microbiomeand Aging, concluyen que la importancia de los ciclos circadianos en el metabolismo plantea la cuestión de cómo el ciclo circadiano puede estar implicado en el desarrollo del síndrome metabólico. Se ha sugerido que muchos aspectos del estilo de vida moderno, como el trabajo por turnos y el jetlag o descompensación horaria, pueden dar como resultado ciclos circadianos fuera de sincronía para acelerar la disfunción metabólica y avanzar hacia el desarrollo de el síndrome metabólico. Sin embargo, se necesitan más estudios para mejorar la comprensión de cómo la desalineación circadiana predispone al síndrome metabólico.
En resumen, el metabolismo interrumpido como resultado de la desalineación circadiana puede conducir a un envejecimiento acelerado. Los comportamientos rítmicos comienzan a fragmentarse con la edad, lo que sugiere que el envejecimiento tiene un efecto adverso en el reloj circadiano. El mejor ejemplo de tal comportamiento rítmico es el sueño que a menudo se vuelve menos consolidado a medida que avanza la edad. (31)
Sexo biológico, índice de masa corporal y dieta.
Hormonas sexuales como la testosterona y los ácidos biliares pueden relacionarse con algunos de los mecanismos que explican las diferencias de género en el microbioma y sugieren una interacción entre el reloj circadiano y el género que da forma al ritmo circadiano y a la composición de la microbiota enteral. En los humanos, la microbiota intestinal difiere en hombres y mujeres a nivel de filum bacteriano, a nivel de género y a nivel de especie y existe una asociación entre la composición de la microbiota intestinal y obesidad que depende del género.
Algunas líneas de investigación confirman que el microbioma intestinal de las mujeres se caracteriza por una menor abundancia de Bacteroidetes en comparación con los hombres. Respecto al Indice de Masa Corporal (IMC) se asoció con la composición general del microbioma intestinal y esta relación fue más significativa en las mujeres, pero no así en los hombres.
Por otro lado, los investigadores han descubierto que la ingesta de fibra (frijoles, frutas y verduras) se asocia a una mayor abundancia de Actinobacterias y Clostridia spp.. Los resultados de este estudio sugieren que el sexo biológico, el IMC y la fibra dietética contribuyen a dar forma al microbioma intestinal en los humanos. Una mejor comprensión de estas relaciones puede tener implicaciones significativas para la salud gastrointestinal y la prevención de enfermedades como ya hemos comentado. (32)
El microbioma cerebral, el último gran descubrimiento.
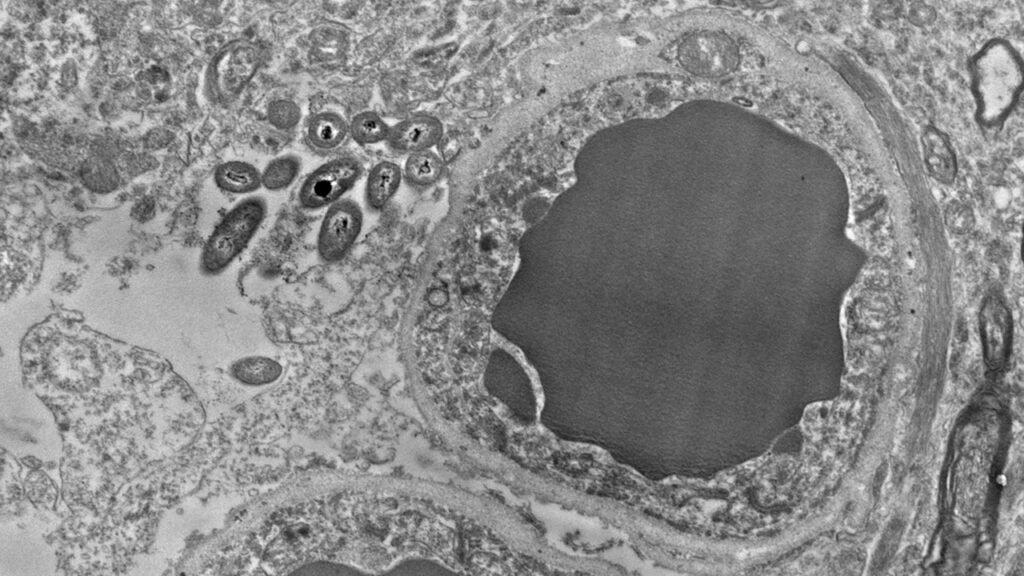
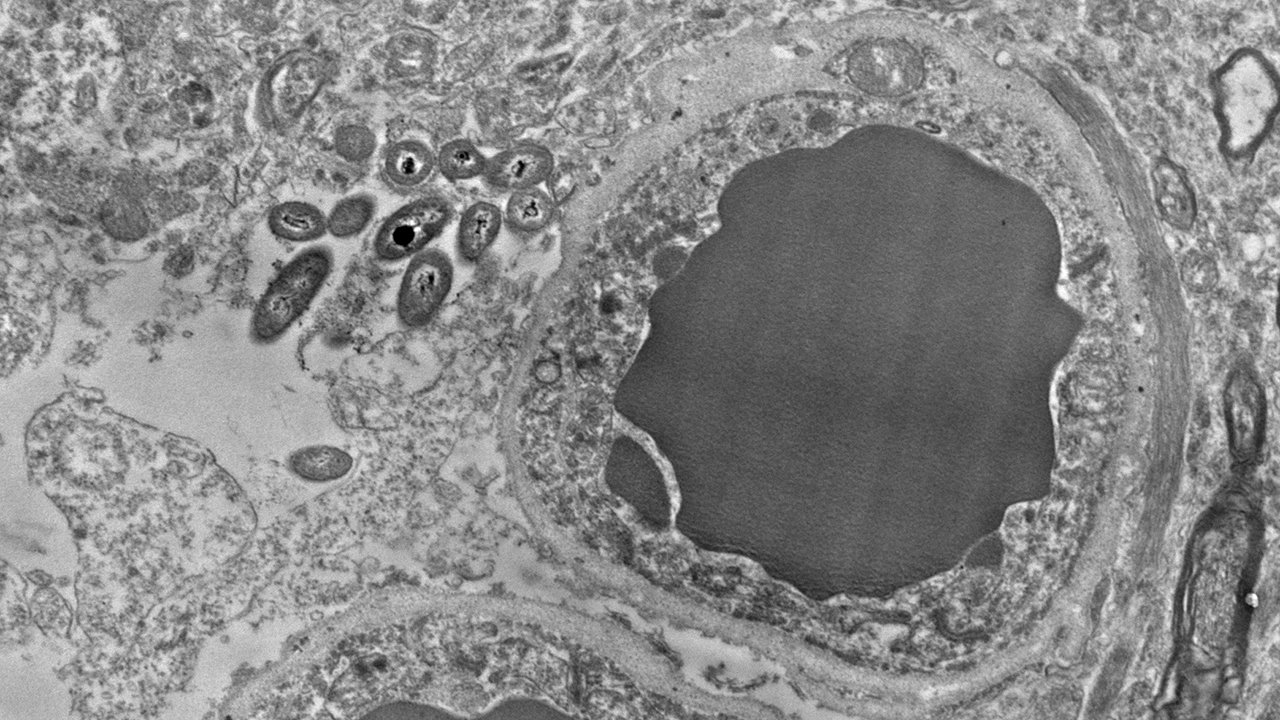
La neuroanatomista Rosalinda Roberts y su equipo de la Universidad de Birmingham (UAB), han encontrado bacterias de linaje intestinal dentro del cerebro humano. El estudio ha revisado 34 cerebros en total, mitad de ellos sanos y la otra mitad de personas con esquizofrenia.
El estudio cuestiona si las bacterias del intestino podrían haberse filtrado de los vasos sanguíneos al cerebro en las horas entre la muerte de una persona y la extracción del cerebro. De modo, que despejaron la duda observando cerebros de ratones sanos, que se conservaron inmediatamente después de matar a los ratones. ¿El resultado? Más bacterias. Luego analizaron los cerebros de ratones libres de microorganismos, que se crían cuidadosamente para que no tengan vida microbiana. Estaban uniformemente limpios.
La secuenciación del ARN reveló que la mayoría de las bacterias eran de tres filos comunes al intestino: Firmicutes, Proteobacteria y Bacteroidetes. Roberts no sabe cómo estas bacterias pudieron llegar al cerebro. Es posible que hayan cruzado desde los vasos sanguíneos, subiendo por los nervios del intestino o incluso entrando por la nariz. Y no puede decir mucho sobre si son útiles o perjudiciales. No vio signos de inflamación que sugirieran que estaban causando daño, pero aún no se ha cuantificado ni comparado sistemáticamente los cerebros esquizofrénicos y sanos. Si resulta que existen diferencias importantes, la investigación futura podría examinar cómo este “microbioma cerebral” propuesto podría mantener o no la salud del cerebro.
En las micrografías electrónicas, las bacterias parecen habitar en células con forma de estrella llamadas astrocitos, que interactúan con las neuronas y las apoyan. En concreto, se agruparon alrededor de los extremos de los astrocitos que rodean los vasos sanguíneos en la barrera hematoencefálica. También parecen ser más abundantes alrededor de las proyecciones de las neuronas, envueltas en una sustancia grasa llamada mielina. Roberts y su equipo aún no pueden explicar esas preferencias, pero se cuestiona si las bacterias se sienten atraídas por la grasa y el azúcar en estas células cerebrales.
La pregunta que se plantea es, ¿por qué se descubre ahora? ¿Por qué más investigadores no han visto bacterias en el cerebro? Una razón podría ser el hecho de que pocos investigadores someten los cerebros post mortem a microscopía electrónica. Por tanto, los neurocientíficos pueden, como el equipo de Roberts hasta hace poco, ignorar o no reconocer las bacterias en sus muestras. (33)
Lo que está claro, es que si realmente tenemos el microbioma cerebral, hay mucho que investigar.
Si a veces el protozoo Toxoplasma gondii puede invadir el cerebro sin causar daño ni enfermedad. ¿Por qué no podríamos tener en simbiosis estas bacterias?
Si estas bacterias intestinales comunes son una presencia benigna de rutina dentro y alrededor de las células cerebrales, quizás podrían desempeñar un papel clave en la regulación de la actividad inmune del cerebro. En cualquier caso, estas nuevas hipótesis que se plantean son cuanto menos emocionantes.
Regístrate en la lista de correos y recibe material único.
Si decides formar parte de nuestra lista de exosomas, suscriptores interesados en este proyecto, te llegarán los siguientes regalos.
- Unas instrucciones para ver las ponencias en “abierto” que hay disponibles en esta web.
- El link a todos los artículos de temas de difícil acceso en otros lugares.
Además te llegarán temas súper interesantes cómodamente a tu email.
No pierdes nada y tienes mucho que ganar, porque darte de alta es gratis y darte de baja, también es gratis.
Referencias.
- (1) Cho I, Blaser MJ. The human microbiome:. Nat Rev Genet. 2012;13(4):260-270.
- (2) Ruan W, Engevik MA, Spinler JK, Versalovic J. Dig Dis Sci. 2020;65(3):695-705.
- (3) Moissl-Eichinger, C., Probst, A.J., Birarda, G. et al. Human age and skin physiology shape diversity and abundance of Archaea on skin. Sci Rep 7, 4039 (2017). https://doi.org/10.1038/s41598-017-04197-4
- (4) Qin J, Li R, Raes J, et al. A human gut microbial gene catalogue established by metagenomic sequencing. Nature. 2010;464(7285):59-65. doi:10.1038/nature08821
- (5) Arumugam M, Raes J, Pelletier E, et al. Nature. 2011;473(7346):174-180.
- (6) Sender R, Fuchs S, Milo R. PLoS Biol. 2016;14(8):e1002533.
- (7) Santiago Sandoval-Motta, Maximino Aldana, Alejandro Frank, Evolving Ecosystems: Inheritance and Selection in the Light of the Microbiome, Archives of Medical Research, Volume 48, Issue 8, 2017, Pages 780-789, ISSN 0188-4409, https://doi.org/10.1016/j.arcmed.2018.01.002.
- (8) APC Microbiome Ireland. Interfacing Food and Medicine
- (9) Santiago Sandoval-Motta, Maximino Aldana, Alejandro Frank, Evolving Ecosystems: Inheritance and Selection in the Light of the Microbiome, Archives of Medical Research, Volume 48, Issue 8, 2017, Pages 780-789, ISSN 0188-4409, https://doi.org/10.1016/j.arcmed.2018.01.002.
- (10) Moissl-Eichinger, C., Probst, A.J., Birarda, G. et al. Human age and skin physiology shape diversity and abundance of Archaea on skin. Sci Rep 7, 4039 (2017). https://doi.org/10.1038/s41598-017-04197-4
- (11) Tierney BT, Yang Z, Luber JM, Beaudin M, Wibowo MC, Baek C, Mehlenbacher E, Patel CJ, Kostic AD. The Landscape of Genetic Content in the Gut and Oral Human Microbiome. Cell Host Microbe. 2019 Aug 14;26(2):283-295.e8. doi: 10.1016/j.chom.2019.07.008. PMID: 31415755; PMCID: PMC6716383.
- (12) https://www.gutmicrobiotaforhealth.com/the-knowns-and-unknowns-of-the-human-microbiome/
- (13) .Korpela K, de Vos WM. Curr Opin Microbiol. 2018;44:70-78
- (14) McBurney MI, Davis C, Fraser CM, et al. J Nutr. 2019;149(11):1882-1895
- (15) DeJong EN, Surette MG, Bowdish DME. Cell Host Microbe. 2020;28(2):180-189.
- (16)Bana B, Cabreiro F. Annu Rev Genet. 2019;53:239-261.
- (17) Xu J, Mahowald MA, Ley RE, Lozupone CA, Hamady M, Martens EC, Henrissat B, Coutinho PM, Minx P, Latreille P, Cordum H, Van Brunt A, Kim K, Fulton RS, Fulton LA, Clifton SW, Wilson RK, Knight RD, Gordon JI. Evolution of symbiotic bacteria in the distal human intestine. PLoS Biol. 2007 Jul;5(7):e156. doi: 10.1371/journal.pbio.0050156. Epub 2007 Jun 19. PMID: 17579514; PMCID: PMC1892571.
- (18) https://cellsciencesystems.com/education/news/gut-microbes-gluten-sensitive/
- (19) https://nutribiotica.es/digestivo-y-nutricion/obesidad-y-microbiota/
- (20) John, G.K., Mullin, G.E. The Gut Microbiome and Obesity. Curr Oncol Rep 18, 45 (2016). https://doi.org/10.1007/s11912-016-0528-7
- (21)Backhed, F., Manchester, J. K., Semenkovich, C. F. & Gordon, J. I. Mechanisms underlying the resistance to diet-induced obesity in germ-free mice. Proc. Natl Acad. Sci. USA 104,979–984 (2007)
- (22) Ling-juan Zhang, Christian F. Guerrero-Juarez, Tissa Hata, Sagar P. Bapat, Raul Ramos, Maksim V. Plikus, and Richard L. Gallo Dermal adipocytes protect against invasive Staphylococcus aureus skin infection Science 2 Jan 2015 Vol 347, Issue 6217 pp. 67-71 DOI: 10.1126/science.1260972
- (23)A genetic association study reveals the relationship between the oral microbiome and anxiety and depression symptoms. Front. Psychiatry, 10 November 2022; Sec. Behavioral and Psychiatric Genetics, Volume 13 – 2022 | https://doi.org/10.3389/fpsyt.2022.960756
- (24) Wallen, Z.D., Demirkan, A., Twa, G. et al. Metagenomics of Parkinson’s disease implicates the gut microbiome in multiple disease mechanisms. Nat Commun 13, 6958 (2022). https://doi.org/10.1038/s41467-022-34667-x
- (25) Justin L. Sonnenburg and Erica D. Sonnenburg. Vulnerability of the industrialized microbiota. Science 25 Oct 2019. Vol 366, Issue 6464
- (26) Frese SA, Mills DA. Birth of the infant gut microbiome: moms deliver twice! Cell Host Microbe. 2015 May 13;17(5):543-4. doi: 10.1016/j.chom.2015.04.014. PMID: 25974295; PMCID: PMC4452283.
- (27) Bäckhed et al. Dynamics and Stabilization of the Human Gut Microbiome during the First Year of Life. Cell Host & Microbe 2015
- (28) https://www.nationalgeographic.com.es/ciencia/microbiota-eje-entre-intestino-y-cerebro_18974
- (29) Vanamala JK, Knight R, Spector TD. Can Your Microbiome Tell You What to Eat? Cell Metab. 2015 Dec 1;22(6):960-1. doi: 10.1016/j.cmet.2015.11.009. PMID: 26636494.
- (30) Dohnalová, L., Lundgren, P., Carty, J.R.E. et al. A microbiome-dependent gut–brain pathway regulates motivation for exercise. Nature 612, 739–747 (2022). https://doi.org/10.1038/s41586-022-05525-z
- (31) Paschos GK, FitzGerald GA. Circadian Clocks and Metabolism: Implications for Microbiome and Aging. Trends Genet. 2017 Oct;33(10):760-769. doi: 10.1016/j.tig.2017.07.010. Epub 2017 Aug 24. PMID: 28844699; PMCID: PMC5610101.
- (32) Dominianni C, Sinha R, Goedert JJ, Pei Z, Yang L, et al. (2015) Sex, Body Mass Index, and Dietary Fiber Intake Influence the Human Gut Microbiome. PLOS ONE 10(4): e0124599. https://doi.org/10.1371/journal.pone.0124599
- (33) https://www.science.org/content/article/do-gut-bacteria-make-second-home-our-brains